Review
Evidenzlage:
- https://www.leitlinien.de/nvl/html/nvl-chronische-khk/5-auflage/kapitel-4
- https://deximed.de/home/b/herz-gefaesse-kreislauf/krankheiten/koronare-herzkrankheit/angina-pectoris-stabile/#diagnostik
- https://deximed.de/home/b/herz-gefaesse-kreislauf/krankheiten/koronare-herzkrankheit/koronarintervention-perkutane/#stentimplantation-bei-chronischem-koronarsyndrom
- https://www.iqwig.de/de/presse/pressemitteilungen/2020/nicht-invasive-diagnostik-bei-verdacht-auf-khk-recherche-zeigt-aussagekraeftige-evidenz-an.13105.html
- 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes
- https://www.aerzteblatt.de/archiv/211657/Chronisches-Koronarsyndrom-Zu-wenige-Ischaemietests
- https://www.aerzteblatt.de/nachrichten/106133/Myokardszintigrafie-koennte-mehr-unnoetige-Herzkatheter-verhindern
- https://www.aerzteblatt.de/nachrichten/107512/Stabile-Angina-Stents-oder-Bypass-Operation-bleiben-in-Studie-zunaechst-ohne-Vorteile
- https://www.aerzteblatt.de/nachrichten/97475/CT-Koronarangiografie-kann-spaetere-Herzinfarkte-vermeiden
- https://www.aerzteblatt.de/nachrichten/104057/Stabile-Angina-MRT-kann-Herzkatheter-in-der-Diagnose-ersetzen
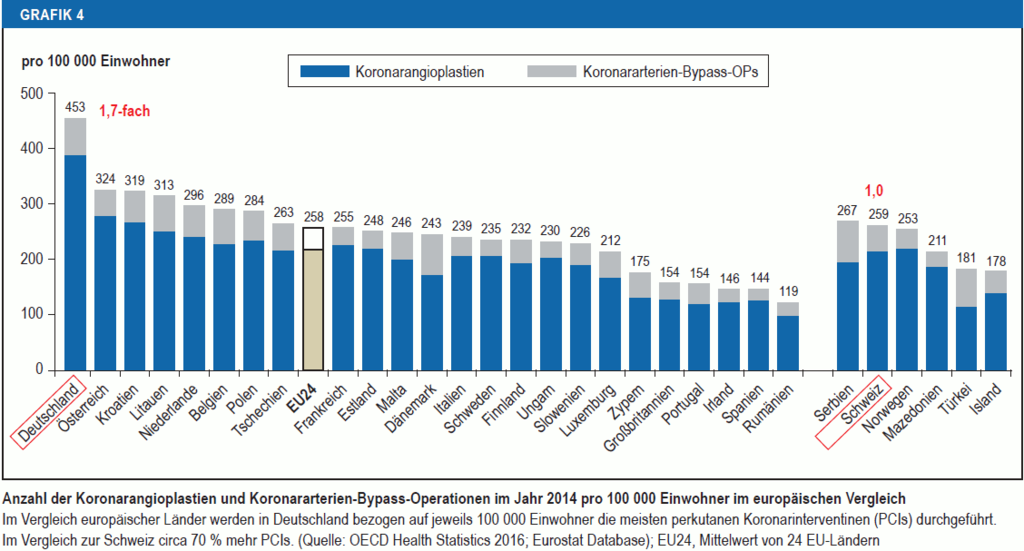
PCI-Kontroverse:
https://www.aerzteblatt.de/archiv/172757/CT-Koronarangiographie-Paradigmenwechsel-steht-bevor
- In DE unkritischer Einsatz des Herzkatheters (über 900.000 in 2015)
- https://www.kardiologie.org/kardiologie/herzbericht-2017-katheterinterventionen-legen-zu-herzoperationen/15387484
- Bei CCS ein negatives Nutzen-Risiko-Verhältnis
- Bei CCS oft fehlende Begründung
- Bei CCS kein prognostischer Unterschied im Vergleich mit medikamentöser Therapie oder nicht-invasiver Diagnostik
- Keine “Heilungsmethode”, völlig unrealistische Patientenvorstellung
- https://www.aerzteblatt.de/nachrichten/107865/Viele-Patienten-ueberschaetzen-Nutzen-der-Herzkatheterbehandlung
- Mögliche Risiken und Komplikationen oft bagatellisiert
Datenlage bei CCS (RCTs):
- BARI-2d 2009 (N=2368) – trotz DM2 kein prognostischer Vorteil bei PCI
https://clinicaltrials.gov/ct2/show/NCT00006305
- COURAGE 2007 (N=3260) – PCI ohne prognostischen Vorteil https://www.clinicaltrials.gov/ct2/show/NCT00007657
- FAME-1 2015 (N=1005), FAME-2 2017 (N=1170) – symptomatisches Benefit nur durch FFR-Messung (fraktionelle Flussreserve), d.h. nur bei hämodynamisch relevanten Läsionen (FFR< 0,8)
https://www.clinicaltrials.gov/ct2/show/NCT00267774
https://www.clinicaltrials.gov/ct2/show/NCT01132495
- ORBITA 2017 (RCT, N=230) – Mortalität bei PCI nicht signifikant reduziert
https://clinicaltrials.gov/ct2/show/NCT02062593
- ISCHEMIA 2020 (N=5179) – Mortalität bei PCI nicht signifikant reduziert
https://www.clinicaltrials.gov/ct2/show/NCT01471522
- DISCHARGE 2021 (N=3546) – folgt
https://clinicaltrials.gov/ct2/show/study/NCT02400229
Risiken bei PCI (selten aber möglich!):
- KM-Unverträglichkeit
- Gefäßkomplikationen (Tamponade, Gefäßverschluß, Dissektion, Fistel etc.)
- Nervenverletzungen (Sensibilitätsstörungen)
- Kardiale Komplikationen (KF, Asystolie, MI)
- Zerebrale Embolie
- Lungenödem
- Restenosen
PCI (+Stenting) bei CCS:
- Bei CCS Indikation für PCI schwieriger als bei ACS, Nutzen da vorwiegend symptomatisch
- Nach aktueller Datenlage kein prognostischer Vorteil von PCI im Vergleich mit medikamentöser Therapie
https://www.nejm.org/doi/full/10.1056/NEJMoa070829
https://www.nejm.org/doi/full/10.1056/NEJMoa0805796
https://www.sciencedirect.com/science/article/pii/S1936879808003415?via%3Dihub
https://jamanetwork.com/journals/jamainternalmedicine/fullarticle/1108733
- Nicht selten zusätzlich ACVB nach PCI erforderlich, kumulatives Risiko (PCI – Reinfarkte, ACVB – Schlaganfallrisiko höher)
- Gerade durch nicht-invasive Dg Entscheidung PCI vs. ACVB gut möglich (komplexe Stenosen?, Mehrgefäßerkrankung?)
https://www.nejm.org/doi/10.1056/NEJMoa1415447
https://pubmed.ncbi.nlm.nih.gov/25775087/
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(13)60141-5/fulltext
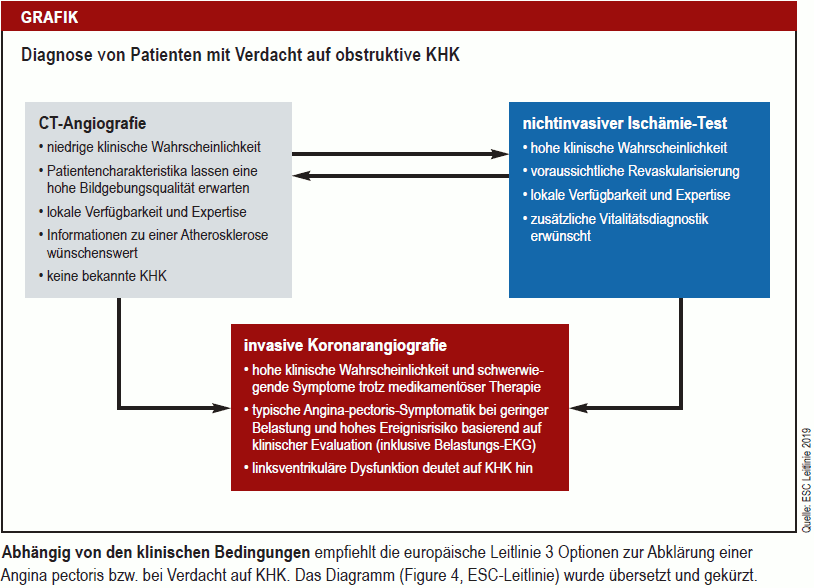
- Ab 2/2016 Neuerung der NVL für KHK-Diagnostik nach dem Risiko-Score, sog. Vortestwahrscheinlichkeit (VTW)
https://www.leitlinien.de/mdb/downloads/nvl/info/nvl-info-2016-2.pdf- < 15% – andere Ursache erwägen (Basis-Dg)
- 15-85% – weiterführende nicht-invasive KHK-Dg (Kardio-CT/MRT)
- > 85% – invasive KHK-Dg (PCI)
Voraussetzungen (nicht-invasive KHK-Dg):
- Stabiler Patient
- Nicht-hohes KHK-Risiko (< 85%)
- Atypische AP
- Wenige KV-Risikofaktoren
- Fehlende HFrEF oder Wandbewegungsstörungen (Echo)
https://www.aerzteblatt.de/archiv/211657/Chronisches-Koronarsyndrom-Zu-wenige-Ischaemietests
Basis-Dg (VTW < 15%):
https://www.leitlinien.de/nvl/html/nvl-chronische-khk/5-auflage/kapitel-4
https://www.enverdis.com/de/sensitivitat-spezifitaet/
| Sensitivität | Spezifität | ||
| Ruhe-EKG | <30% | <70% | sehr variierend! |
| Ergometrie | <65% | <85% | sehr variierend! |
| Echokardiographie | <80% | <85% | sehr variierend! |
Weiterführende-Dg (VTW 15-85%):
https://www.leitlinien.de/nvl/html/nvl-chronische-khk/5-auflage/kapitel-4
https://www.aerzteblatt.de/archiv/194031/Diagnostik-der-chronischen-koronaren-Herzkrankheit
https://www.kardio-talash.de/files/vortest-wahrscheinlichkeit-fuer-khk-07-11-15.pdf
| Sensitivität | Spezifität | |
| Stress-Echokardiographie | <85% | <90% |
| Kardio-CT | <95% | <85% |
| Kardio-MRT | <85% | <80% |
| Myokardszintigraphie | <85% | <85% |
Stress-Echokardiographie:
- seit 25 Jahren gut etabliert v.a. in kardiologischen Zentren
- Belastungstechnik durch Dobutamin, Adenosin oder Ergometrie
- semiquantitative Untersuchung (WB-score-index)
- hohe Sensitivität und Spezifität (knapp 90%) ist relativ und sehr variierend
- Pros:
- wesentlich sensitiver als normale Ergometrie (je nach Untersucher und Technik bis 85%)
- Aussage auch bei LSB und nicht-belastbaren Patienten möglich
- große räumliche Auflösung
- post-ischämische Phänomene (hibernating und stunning-myocardium) beurteilbar
- Cons:
- Subjektivität!!! (diverse Kardio-Schulen)
- variierende Bildqualität (verschiedene Belastungs- und Bildtechniken)
- falsch negative Befunde bei Ruhe-WBS
- bei VHF und verhäuften VES eingeschränkte Beurteilbarkeit
- falsch positive Befunde bei basalen Hypokinesien
- strenge Kontrolle der KV-Vergütungen
- induzierter MI oder schwere HRS (selten)
Kardio-CT:
- Über 10 Jahre schon als nicht-invasive KHK-Dg etabliert
- Morphologische Analyse der Koronarien
- Plaques-Vulnerabilität – low-risk (nicht-verkalkt) vs. high-risk (verkalkt) mit sog. Calcium-Scoring (Agatston-Score) bei nativem cCT
- Detektion von >50%Stenosen (CT-Angiographie), CTA-FFR möglich
- Pros:
- schnell (< 5 min)
- hoch sensitiv (< 95%)
- Cons:
- Strahlenexposition (< 11 mSv) – bei neuen Geräten schon eine Low-dose-Technik (nur 50% der Bestrahlung ~ PCI)
- bei nativem cCT unsichere Unterscheidung von hämodynamisch relevanten Stenosen (cCT-Angio erforderlich)
- jodhaltiges KM (cCT-Angio)
Kardio-MRT:
- Funktionelle Analyse
- Der Koronarien (Perfusions-Stress-MRT) – Hypoperfusion? (nach Adenosin-Gabe mit spätem Enhancement)
- Des linken Ventrikels (Dobutamin-Stress-MRT) – WBS?, im direkten Vergleich mit P-S-MRT weniger aussagekräftig, heute kaum noch angewendet
https://pubmed.ncbi.nlm.nih.gov/24424555/
- Pros:
- Unterscheidung von hämodynamisch relevanten Stenosen möglich (vergleichbar mit FFR), keine Strahlenexposition, gleichzeitig auch andere Aussage möglich (Herzfunktion, Anatomie, Textur etc.)
https://pubmed.ncbi.nlm.nih.gov/23883239/
- Unterscheidung von hämodynamisch relevanten Stenosen möglich (vergleichbar mit FFR), keine Strahlenexposition, gleichzeitig auch andere Aussage möglich (Herzfunktion, Anatomie, Textur etc.)
- Cons:
- langsamer (< 30 min, bei Dobutamin sogar < 50 min)
- wie bei üblichem MRT:
- KI bei metallischen Fremdkörpern
- Enger Raum (Cave Klaustrophobie, Adipositas!)
- Gd KI bei hochgradiger NI
- fast doppelt so teuer wie cCT
Myokardszintigraphie:
- Funktionelle Analyse der Koronarien (Hypoperfusion?) und linkes Ventrikels (Vitalität?)
- Radiopharmakon/Tracer (201Tl, 99mTc)
- Stress-Komponente durch Ergometrie oder Adenosin
- hohe Sensitivität und Spezifität (knapp 85%)
- Pros
- präinterventionell: sehr hoher negativer prädiktiver Wert, hämodynamische Relevanz der Stenosen
- postinterventionell: Reversibilität (Restvitalität) der Infarktstelle
- Cons
- lokale Weichteilschäden von Aplikation des Radiopharmakons
- Strahlenbelastung (bis 20 mSv!) – Nutzen-Risiko-Verhältnis (Spätmalignom)!
Strahlenexposition:
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.107.688101
- Myokardszintigraphie 10-20 mSv
- Kardio-CT 8-11 mSv (5-6 mSv bei neuer Technik)
- PCI 4 mSv
Fazit:
- PCI bei CCS häufig überflüssig mit negativem Nutzen-Risiko-Verhältnis
- Bei niedrigerem Vortestwahrscheinlichkeit (15-85%) eine nicht-invasive Dg indiziert
- Neue nicht-invasive Techniken (Kardio-CT, Kardio-MRT) von Sensitivität und Spezifität mit PCI vergleichbar
- Auch hämodynamische Relevanz der Stenosen (FFR bei PCI) durch Adenosin-Gabe eruierbar (CTA, Perfusions-Stress-MRT)
- Kardio-CT und Kardio-MRT sind keine konkurrierende sondern komplementäre Techniken, beide mit Vorteilen und Nachteilen
Fazit:
Bei Akutem Coronar-Syndrom ist ein Herzkatheter alternativlos.
Bei einer Vortestwahrscheinlichkeit von 15%-85% kann die nicht-interventionelle Diagnostik gewählt werden (nur nicht als nutzlose Zusatzuntersuchung vor dem Herzkatheter). Hier kann der Marburger Herz-Score bei der Einschätzung helfen.
Faktisch ist hier noch alles im Fluss und die Pfade sind noch nicht gebahnt.
Fazit Regen:
Wir denken, dass wir kaum eine Möglichkeit haben, die nicht-invasiven Methoden so zu fördern, dass Interventionen vermieden werden. Die Studienlage diesbezüglich ist ja schon sehr lange eindeutig, ohne dass es bislang bei unseren Kardiologen zu Konsequenzen geführt hätte.
Wahrscheinlich kann man durch eine Errechnung der Vortestwahrscheinlichkeit (Marburger Herz-Score) und nicht-invasive Diagnostik den Katheter vermeiden. Hier könnte eine partizipative Entscheidungsfindung mit dem Patienten im Vorfeld sicher nützlich sein.