BMJ: Trigeminal neuralgia: a practical guide.
Lambru G, Zakrzewska J, Matharu M. Pract Neurol 2021;21:392– 402.
https://pn.bmj.com/content/21/5/392
Zusammenfassung
- Trigeminusneuralgie wird derzeit in drei Untergruppen eingeteilt: idiopathisch, klassisch und sekundär, basierend auf bildgebenden Befunden; MR-Hirnbildgebung mit Trigeminalsequenzen ist daher für die diagnostische Aufarbeit unerlässlich.
- Eine genaue Diagnose ist entscheidend, da sich das klinische Management zwischen den verschiedenen Formen von Gesichtsschmerzen unterscheidet.
- Carbamazepin und Oxcarbazepin bleiben die Medikamente der Wahl; Lamotrigin, Gabapentin, Pregabalin, Botulinumtoxin Typ A und Baclofen können als Second-Line-Behandlungen in der Monotherapie oder Polytherapie verwendet werden.
- In pharmakoresistenten Fällen ist die trigeminale mikrovaskuläre Dekompression die Erstlinienoperation bei Patienten mit klassischer Trigeminusneuralgie, während neuroablative chirurgische Behandlungen und mikrovaskuläre Dekompression bei idiopathischer Trigeminusneuralgie in Betracht gezogen werden können.
- Pharmakoresistente Fälle sowie Fälle und wenn die Diagnose unklar ist, sollten sie an multidisziplinäre Gesichtsschmerzteams unter der Leitung von Neurologen verwiesen werden, die sich auf Kopfschmerzen spezialisiert haben, wo engagierte Teams die Diagnose bestätigen und fortgeschrittene Behandlungen anbieten
Definition:
Trigeminusneuralgie (TN) wird durch wiederkehrende, einseitige, kurze (<1s–2min), sehr schmerzhafte, schockähnliche Schmerzepisoden in der Trigeminalverteilung verursacht, die bei Beginn und Beendigung abrupt sind. Wirkt sich auf grundlegende menschliche Funktionen wie Sprechen, Essen, Trinken und Berühren des Gesichts aus und führt dadurch zu einer schlechten Lebensqualität führt.
Folge: erhöhte Angstzustände und Depressionen mit erhöhtem Suizidrisiko.
Epidemiologie:
- Lebenszeitprävalenz von TN: 0,16%–0,3%, geschätzt
- jährliche Inzidenz beträgt 4–29 pro 100 000 Personenjahre, F:M-Verhältnis 3:2, steigt mit dem Alter mit einem Durchschnittsalter von 53–57 Jahren
Diagnostische Kriterien und Klassifikation
ICHD-3- Kriterien für TN:
- wiederkehrende Paroxysmen von einseitigen Gesichtsschmerzen, die auf die Trigeminalverteilung beschränkt sind
- Bruchteil einer Sekunde bis 2 Minuten anhaltend, in der Intensität mit einem elektroschockähnlicher, stechender oder scharfer Intensität
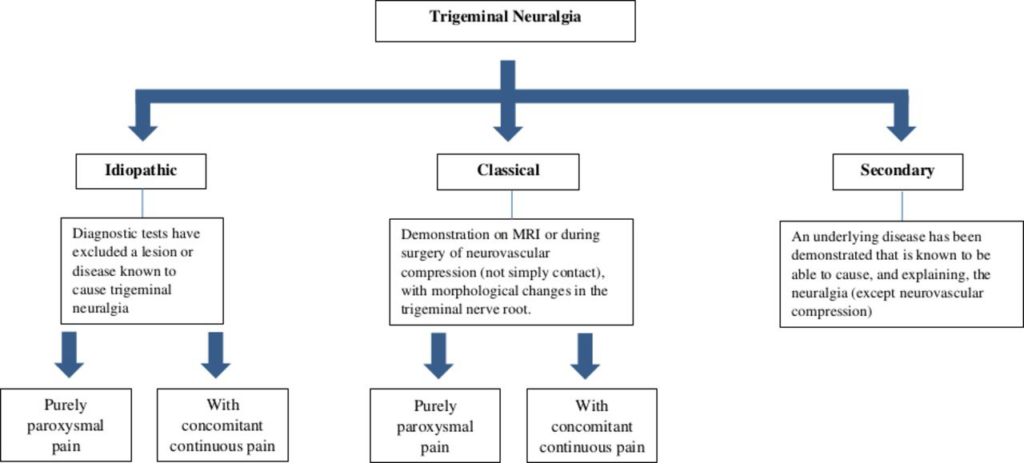
- TN wird in klassisch, sekundär oder idiopathisch unterteilt, abhängig von der zugrunde liegenden Ursache
- klassischer Typ am häufigsten, 75% der Fälle, trigeminale neurovaskuläre Kompression ipsilateral zur Seite der Schmerzen durch MR-Bildgebung oder während Operation nachgewiesen
- sekundäre Typ, ca. 15% der Fälle, ist auf eine identifizierbare zugrunde liegende neurologische Erkrankung zurückzuführen wie z.B. Kleinhirnbrückenwinkeltumoren, arteriovenöse Fehlbildungen und Multiple Sklerose (2% der Menschen mit MS haben TN).
- idiopathische Typ, ca. 10% der Fälle, wird diagnostiziert, wenn keine offensichtliche Ursache für TN gefunden werden kann
- Idiopathische und klassische TN: weitere Unterklassen in Gruppen mit rein paroxysmalen Schmerzen oder mit begleitenden kontinuierlichen Schmerzen
Lateralität und Schmerzstelle
- rechte Seite Gesichts (60%) stärker betroffen als linke Seite
- Bilaterale gleichzeitige Schmerzen bei TN sind selten (1,7%–5%)—-> hier sorgfältiger Ausschluss der Sekundärpathologie
- am häufigsten Kiefer- (V2) und Unterkiefer- (V3) Ast betroffen, ein Viertel V1
- Häufigkeit und Dauer von TN-Attacken sind sehr variabel: Attackendauer bei 74 % Sekunden bis zu 2 Minuten, aber auch signifikante Minderheit Dauer 2-10 Minuten, gelegentlich Paroxysmen, die bis zu 1 Stunde dauern
- Attackenfrequenz variabel auch bei demselben Patienten, bis zu 100 /Tag
- schubförmig-remittierenden Muster bei etwa zwei Dritteln, chronisch bei einem Drittel
- Remissionszeiträume variieren stark: Monate (37%) oder Jahre (63%)
- pathognomonisch für TN ist die Auslösefähigkeit durch harmlose mechanische Stimulation des Gesichts und der intraorale Schleimhaut ipsilateral an der Seite des Schmerzes.
- Bei meisten Menschen mit TN folgt auf ausgelöste Attacke normalerweise ein Zeitraum von Sekunden oder Minuten, in dem weitere Angriffe nicht provoziert werden können (refraktäre Periode)
- begleitende leichte autonome Symptome können auftreten, sonst aber DD Trigeminoautonome Kopfschmerzen
- Bei 14-50 % können begleitende kontinuierliche Schmerzen auftreten
Untersuchung
- körperlichen und neurologischen Untersuchung sind normal, in etwa 30% sensorische Veränderungen einschließlich leichter Hypoästhesie
Pathophysiologie
Hypothese für klassische TN: Schmerzmechanismen werden durch proximale Kompression der trigeminalen sensorischen Wurzel in der Nähe des Hirnstamms (Wurzeleintrittszone) durch ein Blutgefäß ausgelöst. Wurzeleintrittszone ist aufgrund der Transition von der peripheren Schwann-Zellmyelinscheide zu zentralem Myelin anfällig für Demyelinisation.
Gefäßkompression kann einen Prozess der fokalen Entmyelinisierung und Remyelinierung wahrscheinlich durch mikrovaskuläre ischämische Schäden auslösen. Senken der Erregbarkeitsschwelle der betroffenen Fasern und fördern eine unangemessene ephaptische Ausbreitung in Richtung benachbarter Fasern.
Bemerkenswerte klinische Wirkung von Natriumkanalblockern in TN hat ergeben, dass eine abnormale Explosion von spannungsgesteuerten Natriumkanälen auch einen wichtigen pathophysiologischen Korrelat sowohl für klassische als auch für idiopathische TN darstellen könnte, bei denen es sich um Natriumkanalopathien handeln könnte.
Differentialdiagnosen:
- Dental causes
- Dental caries
- Pulpitis
- Dental sensitivity
- Periodontal disorders
- Pericoronitis
- Cracked tooth
- Alveolar osteitis
- Sinus causes: Maxillary sinusitis
- Salivary gland causes: Salivary stone
- Temporomandibular joint causes: Temporomandibular disorders
- Neuropathic pain
- Glossopharyngeal neuralgia
- Nervus intermedius neuralgia
- Post-herpetic neuralgia
- Post-traumatic trigeminal neuropathy
- Painful trigeminal neuropathies
- Atypical odontalgia
- Burning mouth syndrome
- Trigeminal autonomic cephalalgias
- SUNCT/SUNA
- Paroxysmal hemicrania
- Cluster headache
- Hemicrania continua
- Other
- Persistent idiopathic facial pain
- Primary stabbing headache
(SUNA, short-lasting unilateral neuralgiform headache attacks with cranial autonomic symptoms; SUNCT, short-lasting unilateral neuralgiform headache attacks with conjunctival injection and tearing.)
Diagnostik
- Goldstandard-Untersuchung MRT um sekundäre Ursachen von TN auszuschließen
- Wenn MR kontraindiziert: CCT + Angio und Neurophysiologie
- Detaillierte trigeminale MR-Hirnscansequenzen
Therapie
- präventiven Pharmakotherapie seit mehreren Jahrzehnten im Einsatz, aber Qualität der Evidenzbasis schlecht, nur wenige hochwertige randomisierte kontrollierte Studien, klinische Erfahrung mit einigen dieser Medikamente gut
- angestrebt wird Monotherapie, ein Drittel benötigen Polytherapie
- Patienten sollten ermutigt werden, Schmerztagebücher zu führen
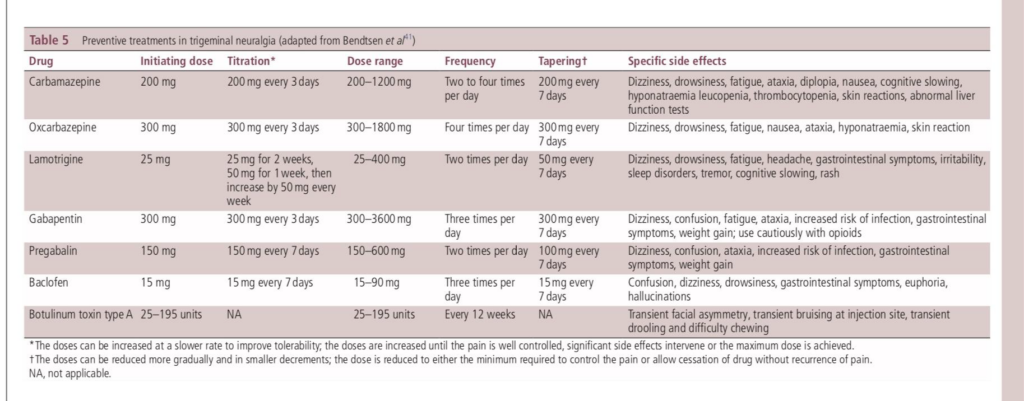
Carbamazepin und Oxcarbazepin
- First-Line-Behandlungsoptionen für TN, bei fast 90% der sinnvolle anfängliche Schmerzkontrolle
- Nebenwirkungen führen bei bis zu 40% der Patienten zum Absetzen
- NW Carbamazepin: Wechselwirkung mit anderen Medikamenten, v.a. Bei älteren Menschen mit Begleiterkrankungen
- Oxcarbazepin weniger Nebenwirkungen und geringeres Potenzial für WW, obwohl es eine übermäßige Depression des ZNS und dosisbedingte Hyponatriämie macht
- Verträglichkeit geschlechtsspezifisch: Frauen sind weniger tolerant.
- wenn eines der beiden nicht wirksames ist, kann das anderen versucht werden (200 mg Carbamazepin = 300 mg Oxcarbazepin)
- verfügbare Version von Carbamazepin mit modifizierter Freisetzung (retard) am besten verwenden, wenn sich die Patienten stabilisiert haben
- KI: Herzüberleitungsstörungen, allergische Reaktionen.
- Carbamazepin und Oxcarbazepin erfordern keine regelmäßige Überwachung der Serum-Arzneimittelkonzentration
- Empfehlung Überwachung von Nieren-, Kalzium- und Leberfunktionstests (Hyponatriämie, Cholestase)
Lamotrigin
- wenn Carbamazepin oder Oxcarbazepin nicht vertragen,
- als Zusatztherapie
- weniger NW als Carbamazepin oder Oxcarbazepin
- Slow-Dosis-Titration zur Vermeidung von Lamotrigin-induziertem Hautausschlag
Gabapentin und Pregabalin
- 16 RCTs für Gabapentin, aber alle auf Chinesisch veröffentlicht, schwierig Schlussfolgerung zu ziehen
- keine solchen Studien für Pregabalin, aber eine Langzeitstudie legt nahe, dass es wirksam sein könnte
- Klinische Erfahrungen zeigen, Gabapentin und Pregabalin weniger wirksam, aber weniger Nebenwirkungen haben als Carbamazepin und Oxcarbazepin
- können anstelle von oder zusätzlich zu Carbamazepin oder Oxcarbazepin verwendet werden
- Gefahr einer Abhängigkeit
Baclofen
Baclofen kann bei TN helfen, insbesondere bei Menschen mit Multipler Sklerose, die das Medikament möglicherweise gegen Spastik verwenden.
Botulinumtoxin Typ A
Jüngste RCTs mit Botulinumtoxin Typ A haben Beweise für die Wirksamkeit bei TN geliefert im Vergleich Placebo
- Akute Behandlung bei schwerer Exazerbation mit Unfähigkeit zu essen oder zu trinken ➝ KH
- Opioide sind unwirksam und sollten vermieden werden
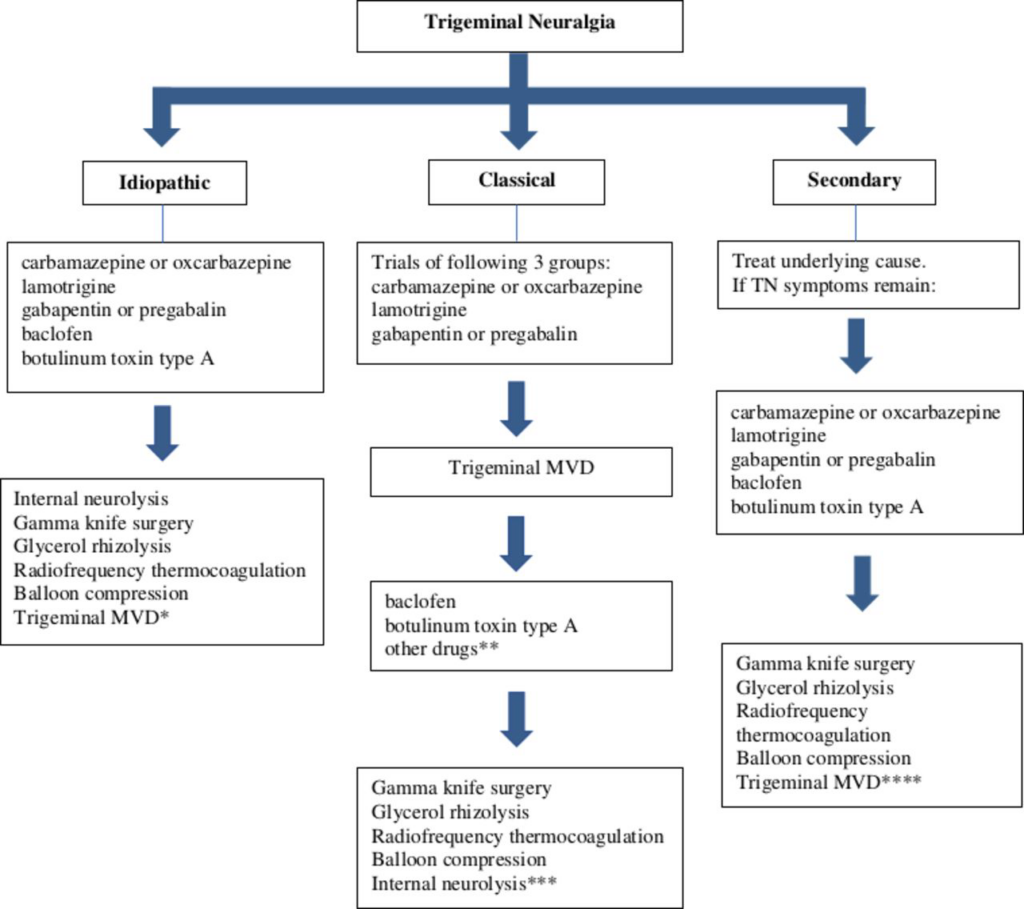
- Chirurgische Behandlungen für Patienten mit starken Schmerzen, die gegen pharmakologische Behandlungen refraktär sind
-drei Arten von chirurgischen Eingriffen zur Verfügung:- invasive, nicht-ablative (Mikrovaskuläre Dekompression)
- invasive, ablative (kontrollierte Läsion des trigeminalen Ganglions oder der Wurzel durch mechanische (Ballonkompression), thermische oder separation of trigeminal nerve fascicles in the posterior fossa (internal neurolysis))
- non-invasive ablative (stereotactic radiosurgery which focuses radiation at the trigeminal root entry zone).
Fazit:
Eher seltene und stiefmütterlich behandelte Erkrankung. Ehe die Patienten spät zum Neurologen kommen, können sie von uns mit der vorgeschlagenen First-Line-Medikation anbehandelt werden.
Fazit Regen:
Unbedingt Spezial-MRT in der Erstabklärung
Es müssen massive Schmerzen sein. Ein Patient von uns hat eine Alkoholinstillation erfolgreich erhalten.